La donación de sangre siempre será necesaria, aunque se logre crear en el laboratorio
Algunos bancos de sangre no han recuperado sus reservas tras la pandemia y buscan impulsar las donaciones entre los jóvenes en un contexto de envejecimiento poblacional. Mientras tanto, la ciencia intenta producir células sanguíneas en el laboratorio para cubrir algunas necesidades que ni siquiera la sangre humana puede satisfacer.
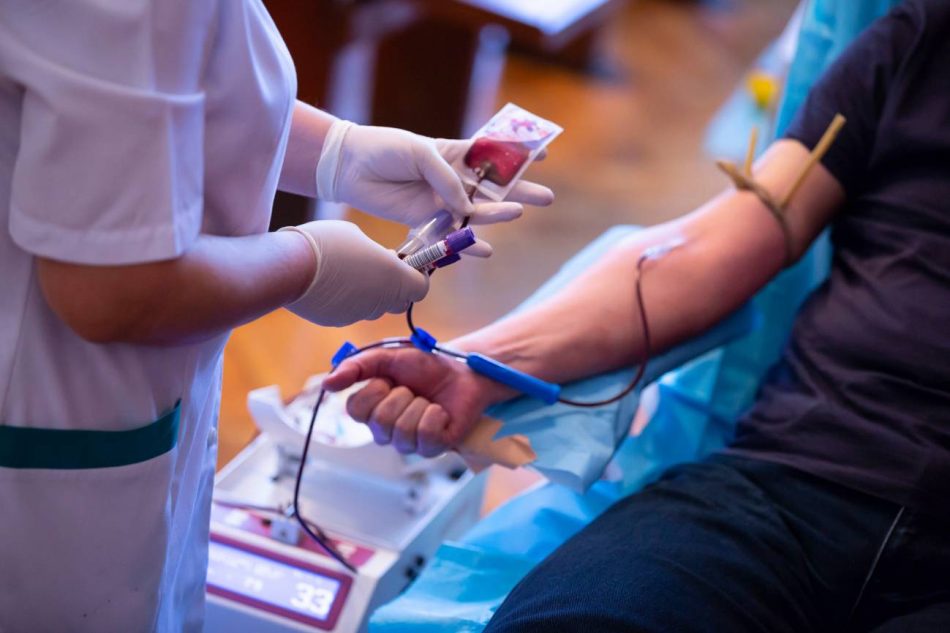
“Una persona que dona sangre puede ayudar a salvar la vida de tres personas diferentes”. Esta es la cifra que resalta Luisa Barea, hematóloga y gerente del Centro de Trasfusión de la Comunidad de Madrid. Es así porque de la donación de sangre de una única persona se pueden extraer tres componentes fundamentales: glóbulos rojos, plasma y plaquetas.
A pesar de su importancia, durante la pandemia las donaciones se vieron mermadas y en la actualidad algunos centros de transfusión afirman no haber recuperado los niveles de reserva que tenían previamente. “Estamos siempre a un 60 % del nivel de reservas. Podemos satisfacer la demanda, pero no logramos remontar las cifras hasta puntos idóneos”, señala Barea a SINC.
Sin embargo, los niveles de reservas varían entre comunidades porque cada una tiene su centro de trasfusión, que se encarga de promover las donaciones y de distribuir los componentes sanguíneos a los diferentes hospitales de su región.
“En Cataluña actualmente tenemos un nivel de reserva de sangre adecuado a las necesidades de los pacientes. A fecha de hoy [27 de marzo de 2023] disponíamos de unas reservas de 7.000 unidades que cubren de sobra la demanda. No podemos hablar de escasez”, señala a SINC Joan Ramón Grifols, director asistencial del Banco de Sangre y Tejidos en Cataluña.
Por eso existe un sistema de “solidaridad intercomunitaria mediante el cual algunas comunidades con un cierto excedente pueden dar soporte a necesidades puntuales de otras regiones”, añade. Grifols confirma que Galicia, por ejemplo, es una de las regiones con las que puntualmente han colaborado suministrando sangre, en un momento en el que sus niveles de reserva estaban demasiado bajos.
Disponer de reservas es importante porque la sangre donada está implicada en numerosas intervenciones médicas. Por ejemplo, se utiliza para las mujeres con complicaciones obstétricas, niños con anemia grave, pacientes que se someten a intervenciones quirúrgicas, personas con traumatismo graven o pacientes con cáncer. Es decir, no se usa únicamente para situaciones de emergencia, sino que hay personas que en su día a día la necesitan para vivir.
Así lo confirma a este medio Secundino Sacristán, un paciente que recibe transfusiones desde que tiene seis años porque tiene talasemia, un trastorno de sangre hereditario que ocurre cuando el cuerpo no produce la cantidad suficiente hemoglobina. “Cada vez que voy al hospital tengo dos regalos esperándome: las dos bolsas de sangre que recibo, sin las cuales no sé cuánto tiempo podría vivir. Es el mejor regalo que una persona puede hacer”, asiente el paciente.
Los últimos datos disponibles muestran que en 2021 se realizaron 1.720.402 donaciones, que permitieron llevar a cabo 1.886.500 trasfusiones y atender a más de 493.000 pacientes.
El necesario aumento de la donación de los jóvenes
Con la mirada puesta en el mantenimiento de las reservas de sangre a largo plazo, muchos centros están impulsando las donaciones entre personas jóvenes. “Actualmente predomina un perfil de donante cuya franja de edad está entre los 45 y los 54 años. Teniendo en cuenta que a partir de los 70 años ya no se puede dar más sangre, es importante incorporar donantes jóvenes, con gran potencial para la donación, y que se fidelicen al programa”, propone Grifols.
La falta de donantes jóvenes podría tener un impacto negativo en el suministro de sangre en el futuro, ya que la demanda sigue siendo alta y se espera que aumente con el envejecimiento de la población.
De hecho, el descenso en la cantidad de donantes jóvenes ha sido una preocupación en los últimos años, ya que son precisamente los jóvenes los que suelen tener menos riesgo de enfermedades crónicas y son los que podrán donar sangre durante más años.
“Galicia tiene una población muy envejecida, como otros territorios de España, lo que significa que una parte importante de la población ya no puede donar. Por eso, uno de nuestros objetivos es concienciar y hacer donantes a las generaciones más jóvenes. Todos los años realizamos campañas en las universidades y centros de formación profesional”, indican a SINC desde el Centro de Transfusión de Galicia.
La Federación Española de Sangre (FedSang) confirma que “no es que los jóvenes no quieran donar, sino que el problema está más relacionado con la demografía, ya que cada vez hay menos personas en ese tramo de edad”. Según los datos facilitados por la Federación a este medio, “del total de donantes, solamente un 25 % pertenecen a la franja de 18 a 30 de edad. Esta cifra no ha evolucionado en los últimos años”.
Grifols hace autocrítica al respecto y apunta que “seguramente parte de las estrategias que todos hemos utilizado para aproximarnos a estos grupos de edad no han sido las más idóneas. Debemos mejorar nuestra capacidad de penetrar en estos grupos”.

Alternativas a la sangre
Mientras tanto, la ciencia está buscando la forma de crear sangre en el laboratorio. “Siempre vamos a buscar sustitutos a la sangre. De hecho, llevamos muchos años buscando la molécula adecuada. Pero hoy por hoy no hay ninguna”, manifiesta a SINC Pilar Llamas, jefa del Servicio de Hematología del Hospital Universitario Fundación Jiménez Diaz.
Durante muchos años se trató de crear hemoglobina artificial, pero “en España no está aprobada para su uso hospitalario porque tiene muchos efectos adversos. Se han utilizado en ocasiones muy concretas, como periodos de guerra”, añade la hematóloga.
Según un metaanálisis realizado al respecto, la hemoglobina artificial se asocia con un riesgo significativamente mayor de muerte e infarto de miocardio. Además, estas investigaciones observaron que la hemoglobina artificial no era capaz de trasportar el oxígeno suficiente.
Otro de los estudios con más actividad a escala mundial se orienta a la producción de células sanguíneas en el laboratorio a partir de células madre, es decir, in vitro.
“Queremos imitar el proceso que tiene lugar en nuestra médula ósea, el cual conduce a diferentes componentes como los glóbulos rojos, los glóbulos blancos y las plaquetas. Esta investigación ha sido posible gracias a la explosión del campo de las tecnologías basadas en las células pluripotentes. Poder reproducir in vitro el proceso de producción de glóbulos rojos es uno de los avances más significativos y con más posibilidades de repercutir a nivel clínico en el futuro”, explica a SINC Nuria Nogués, investigadora y responsable del Laboratorio de Inmunohematología del Banco de Sangre de Cataluña.
Aunque ya es posible reproducir el proceso que tiene lugar en el organismo, la experta recuerda que hay que mejorar la exigencia de esta técnica para que se pueda llevar a la clínica.
Hoy en día hay en marcha un primer ensayo clínico mundial en el Reino Unido en el que se evalúa la transfusión de glóbulos rojos producidos en el laboratorio a individuos voluntarios.
No obstante, este tipo de investigación no busca sustituir las actuales dinámicas de donaciones altruistas, sino cubrir unas necesidades que hoy en día son difíciles de satisfacer. Por ejemplo, podría ayudar a personas con trastornos de la sangre y a pacientes con tipos de sangre raros, incluso si se encuentran en diferentes partes del mundo.
Ahorro de sangre en hospitales
Tal y como señala la investigadora catalana, “cada bolsa de sangre que se transfunde contiene dos billones de glóbulos rojos y hacen falta más de 1000 bolsas como estas cada día para cubrir las necesidades transfusionales. Estos avances van a complementar, pero nunca van a ser lo suficientemente eficientes como el cuerpo humano para poder cubrir toda la demanda”.
Por eso en los hospitales ya están implementando nuevas estrategias a corto plazo para evitar la sobretransfusión, como la puesta en marcha de los llamados programas PBM (Patient Blood Management). Son un conjunto de estrategias terapéuticas que tienen como objetivo mejorar la condición del paciente antes de que llegue al quirófano y minimizar el sangrado durante las cirugías. Estos programas permiten utilizar menos reservas de sangre hospitalarias.
“Queremos que el paciente vaya a la cirugía o a cualquier otra intervención lo más preparado posible. Por ejemplo, si una mujer llega al hospital con un sangrado ginecológico abundante y con la hemoglobina baja, podemos probar a ponerle hierro y evitar la trasfusión. Además, también es muy importante tratar la causa, pues es posible que la paciente tenga un mioma uterino u otra alteración que esté provocando ese sangrado abundante”, explica Llamas.
Impulsar la donación de plasma
Otra iniciativa en la que están inmersos los hospitales es en el impulso de la extracción de plasma, dado que España nunca ha sido autosuficiente en este componente, a diferencia de lo que ocurre con las donaciones de sangre.
La diferencia de este proceso es que se realiza por aféresis. Es decir, la persona donante se conecta a una máquina que, durante la extracción, va separando el plasma de los demás componentes y le devuelve al donante el resto de sangre al mismo tiempo. “Fomentar estos proyectos ayudará también a que la industria pueda obtener más hemoderivados”, recuerda Llamas, dado que gran parte del plasma se cede a la industria.
Estos proyectos remarcan la importancia de disponer de sangre diariamente —esta ‘caduca’ a los 41 días— y resaltan la relevancia de la donación altruista, un logro que en España ya está asentado, a diferencia de otros países. “En Estados Unidos, por ejemplo, la donación de plasma es remunerada”, recuerdan en la FedSang.
“Muchos de nosotros seremos receptores en algún momento de nuestras vidas de estos componentes sanguíneos. A veces toca donar y otras veces recibir. Es importante saber estar en ambos lados”, recuerda Grifols.
Fuente: SINC


